にしじまクリニックでは『エビデンスの基づいた診療を提供する』事をモットーに、私院長と副院長石田はディスカッションを日々重ねています。
新型コロナウイルスに対し情報が錯綜していますが、『本当の知るべきこと』は先人達がエビデンスを積み重ねた医学書などからも十分参考になります。
例えば消毒に関して、にしじまクリニックでは、通常の感染予防策として以下添付したマニュアルで運用しています。これは新型コロナウイルスであろうとも十分対応が可能なのです。

このマニュアルのタイトル表記で『MRSA』とありますが、これは抗菌薬に耐性のあるブドウ球菌(Methicillin Resistant Staphylococcus Aureus)を指し、ウイルスの他、院内の感染・伝搬を絶つべき菌の一つです。
『消毒薬の抗微生物スペクトラムと適応対象』の表をご覧いただけますか。ここに菌とウイルスに対し消毒効果のある薬剤一覧が確認できます。
ウイルスは構造からエンベロープウイルスとノンエンベロープウイルスに分けられます。新型コロナウイルスはエンベロープ(いわゆる膜のある)ウイルスで、アルコール消毒剤がこのウイルスにダメージを与えることができます。
ちなみに胃腸炎を引き起こす『ノロウイルス』はノンエンベロープウイルスで、アルコール消毒剤が有効ではありません。ではどのウイルスにも有効なのは何か、それは
次亜塩素酸ナトリウム
です。ちなみに哺乳瓶の消毒などに用いる
ミルトン(またはピジョン哺乳びん除菌料)は1%次亜塩素酸ナトリウム
(液体漂白剤のハイターは5%)
です。経済産業省のホームページに
0.05%次亜塩素酸ナトリウムで机やドアノブを消毒
を新型コロナウイルスに対し推奨しています。これは当院の消毒マニュアルでも濃度がほぼ一致します。
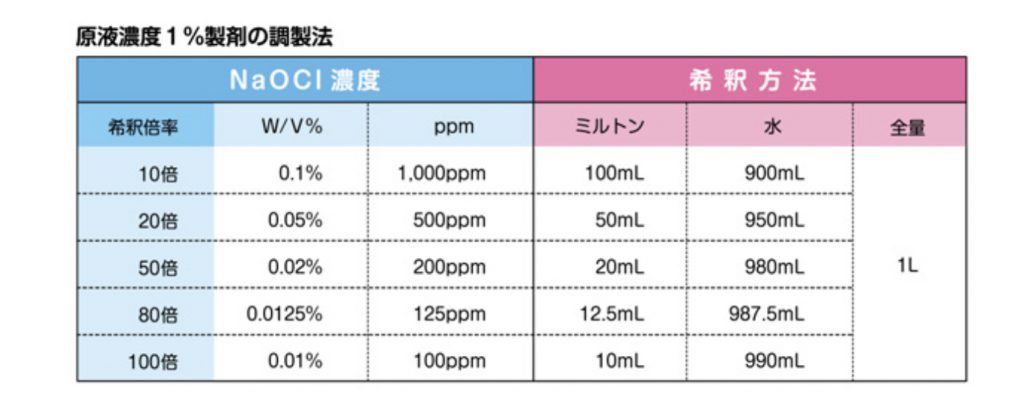
ミルトンを0.05%へ希釈するには20倍希釈になります。上の表をご確認ください。
*取り扱いを気をつけていただきたく、使いきる、ということで500mLペットボトルで用意するならミルトン25mL(ミルトンのキャップ1杯)を入れ、水で薄めて(希釈して)ください。要するに
ミルトン(1%次亜塩素酸ナトリウム)25mL +水475mL=0.05%次亜塩素酸ナトリウム希釈液500mL
となります。
その他注意点として、次亜塩素酸ナトリウムは金属腐食性と漂白作用があります。次亜塩素酸ナトリウムで清拭(せいしき)し数分後、さらに水拭きすることも覚えておいてください。
まとめとして、新型コロナウイルスに対する消毒は市販の手指アルコール消毒剤で対応可能なのですが、最近はマスクより市場に出回っていない気がします。それならハンドソープを用いてしっかり手指を洗いましょう。ただし、お子さまを含め『手洗い』を完璧にできる方々は少ないです。手洗いに合わせて、お互い触れる機会が多い物には0.05%次亜塩素酸ナトリウムで清拭しましょう。
参考)
サラヤホームページ https://pro.saraya.com/kansen-yobo/bacteria-virus/2019-nCoV.html
ミルトンホームページ https://milton.jp/ekitai/index.html
新型コロナウイルス感染症 市民向け感染予防ハンドブック(第2版)http://tmpuh.net/第2版新型コロナウイルス感染症_市民向けハンドブック_20200316.pdf
*下線で強調しましたが、『次亜塩素酸ナトリウム』と『次亜塩素酸水』は異なります。