ピルの内服または妊娠において、血栓のリスクがあります。
ご自身でも、以下の症状を認めれば受診をすべき、という基準を知っていただくと良いかと思います。
ACHESの症状があるか
「ACHES」とは症状の頭文字からなります。以下症状を認めれば血栓もしくは塞栓の症状の可能性があり、受診をすべきです。
A: Abdominal pain(腹痛)
C: Chest pain(胸痛、息苦しさ)
H: Headache(頭痛)
E: Eye/speech problems(視野異常、舌のもつれなど)
S: Severe leg pain(ふくらはぎの痛み、むくみ)
Wellsスコアを確認する
検査を行う前の血栓症の臨床確率を評価する方法として、危険因子や症状の所見を点数化する「Wellsスコア」というものがあります。検査結果が出るまでににはある程度の時間を要するため、以下項目をスコアリングして血栓症の確率を把握します。
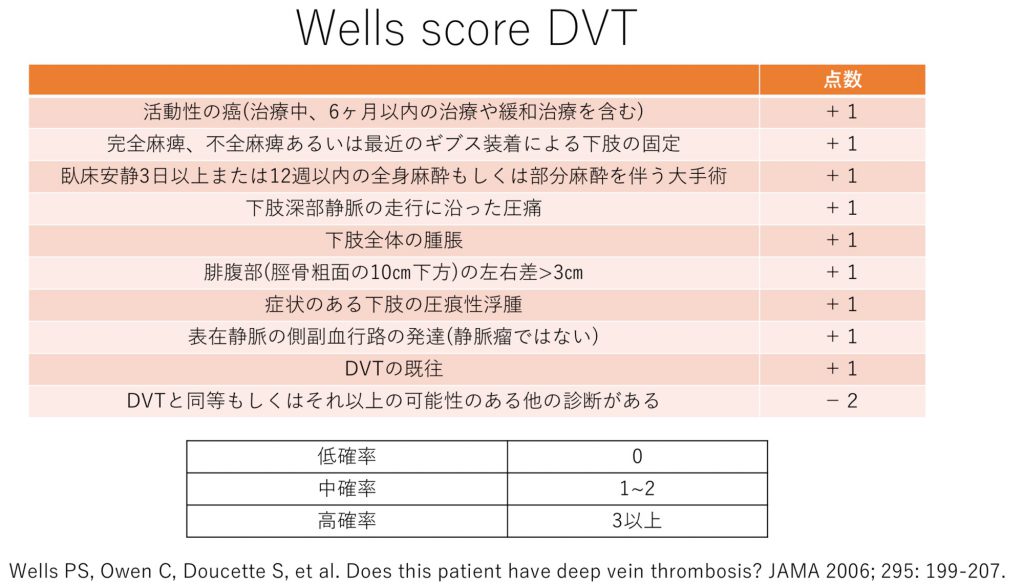
ACHES症状、かつWellsスコアを確認したうえで、
下肢超音波検査や採血のDダイマー検査を行います。
血栓が肺の方を飛び「塞栓症」を来した場合は生命予後に直結します。血栓症・塞栓症は婦人科のみならず循環器内科や血管外科等の他科の協力が不可欠ですので、早めの対処が必要です。ピルの内服や妊娠において血栓の気になる症状があれば、すぐにかかりつけの医療機関へ連絡しましょう。
執筆 院長