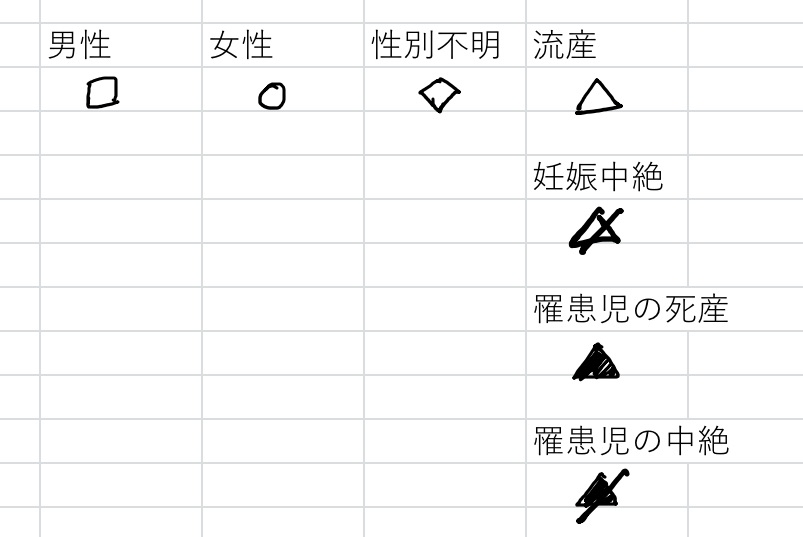
今までのブログで遺伝学的検査・出生前検査に関わる専門用語について、改めてまとめて解説します。
・染色体:DNAが糸として巻かれまとまった物。「遺伝子が集合した物」とも言える。常染色体と性染色体がある。
・常染色体:ヒトは1つの細胞の中に46本の染色体があり、性染色体1対(2本)と44本(22対)の常染色体を有する。
・ヒトゲノム:染色体+ミトコンドリア内にあるDNA。DNAの持つ遺伝情報の全て
・染色体数的異常:異数性(トリソミーなど)と
倍数性(3倍体:母親由来の染色体2セット+父親由来1セット、または父親由来の染色体2セット+母親由来1セット。父親由来の染色体が多い場合は部分胞状奇胎を合併すること)がある。
異数性も倍数性も(当然ながら)遺伝子(ゲノムとも捉えられる)量の変化がある。
正常は2倍体(ヒトは23本の半数体の2倍で存在)。高校生物で染色体数として”2n”と表される。
・染色体構造異常:ゲノム量が変わらない均衡型異常(均衡型相互転座)と
ゲノム量が変わる不均衡型異常がある。
片親から均衡型転座を引き継いで(2:2の交互分離)も表現型は正常となる。一方(隣接分離または3:1分離による)染色体の不均衡(型転座)が起こる事で習慣流産や、先天性疾患(先天異常)をもつ子の出生の可能性がある。子に不均衡型転座を認める場合は、カップルのどちらかに均衡型転座を認めることがほとんどである。
・交互分離:染色体の量がバランス良く分配された状態。
減数第一分裂における
均衡型転座の四価染色体を形成し、2:2の分離
ロバートソン転座の三価染色体を形成し、2:1の分離
で染色体の量がバランス良く分配されれば表現型は正常となる。
・隣接分離:染色体の不均衡が生じる(いわば交互分離の対義語)。
・アレル(*):染色体上にある特徴をもつ一つの遺伝子。メンデル遺伝における「配偶子」としてもとらえることができる。
(減数分裂によって配偶子がつくられる)
・表現型:細胞や、個体に見られる特徴。一般的に「表現型の異常」は「何かしらの病気・疾患があり健康に影響が出る」という捉え方
・単一遺伝子疾患:疾患発症において、遺伝要因が極めて高い疾患(いわゆるメンデル遺伝病)
・常染色体優(顕)性遺伝;
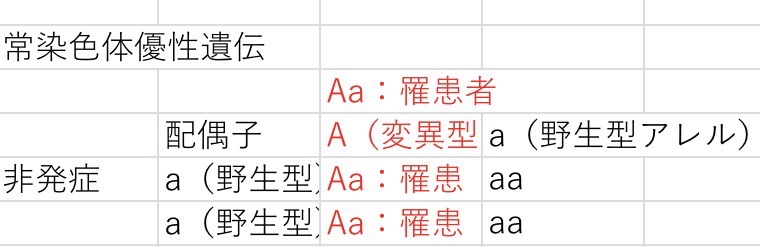
・ヘテロ接合:常染色体優性遺伝の様に野生型アレルと変異型アレルが組み合わさるもの。変異型アレルが子どもに伝達する可能性があるため羊水検査の実施要件となる
・常染色体劣(潜)性遺伝;
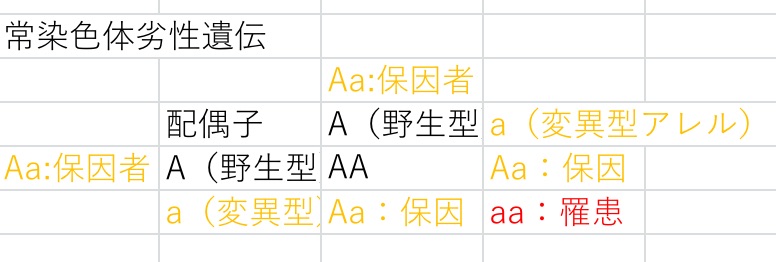
・片親性ダイソミー(UPD: UniParental Disomy):通常は父親と母親から1本ずつの染色体を受け継いで新たに対をなすものが、父親のみまたは母親のみから由来した染色体を受け継ぐ事。アレルが「ホモ接合」のまま。検査としてはマイクロアレイ(**)検査レベルとなる。
*アレル(allele):対立遺伝子
**アレイ(array):配列
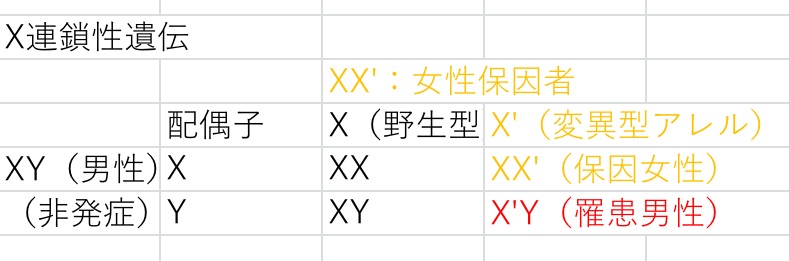
・X連鎖性遺伝;
・感度:真陽性÷(真陽性+偽陰性)
・特異度:真陰性÷(偽陽性+真陰性)
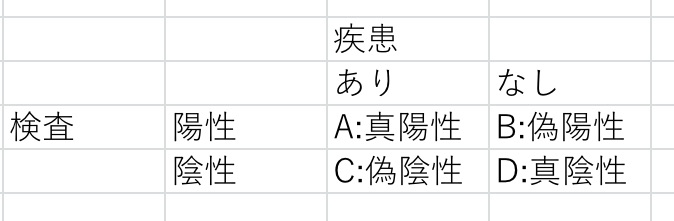
・尤度(ゆうど)比:英語表記は”Likelihood ratio”、感度÷偽陽性率または感度÷(1-特異度)
・陽性的中率:事前確率×尤度比
・事前確率:検査を行う前に既に疾患(病気)の可能性が存在する確率
35歳女性のダウン症候群が生まれる事前確率は約1/300
・胎盤モザイク:胎児と胎盤で染色体数などに違いが生じるもの
・出生前遺伝学的検査:現在、医学会では「出生前診断」という言葉を使わないようにしています。これは遺伝情報の特徴の一つ、「あいまい性」によるものも一つの理由と考えます。
当院としてはこのブログを含めNIPTやクアトロテスト(クアトロ検査)をお受けになる予定の産婦さん(クライエント)に向けてわかりやすく発信していく意義もあり、「出生前遺伝学的検査」≒「出生前検査」とさせてもらいます。
執筆 院長